REJESTRACJA
telefoniczna
tel. 12 63 08 275
fax 12 63 08 276
od poniedziałku do piątku
od 7:45 do 13:45
osobista
Poliklinika, budynek nr 12, stanowisko nr 3
(bezpośrednio przy ul. Wrocławskiej)
od poniedziałku do piątku
od 7:45 do 13:45
mailowa
na adres: nucmed@5wszk.com.pl
W treści wiadomości należy przesłać:
- numer telefonu do kontaktu
- kod skierowania
- PESEL
LOKALIZACJA
Zakład Medycyny Nuklearnej
z Oddziałem Diagnostyki i Terapii Izotopowej
Budynek nr 8, parter
O nas
Zakład Medycyny Nuklearnej istnieje od 1987 roku. Zespół tworzy wykwalifikowany personel z wieloletnim doświadczeniem w wykonywaniu badań i terapii z zakresu medycyny nuklearnej. Zakład Medycyny Nuklearnej znajduje się na parterze budynku nr 8 na terenie 5 Wojskowego Szpitala Klinicznego z Polikliniką w Krakowie przy ul. Wrocławskiej 1-3.
Medycyna nuklearna to dział medycyny, który wykorzystuje otwarte źródła promieniowania jonizującego w celach diagnostycznych i terapeutycznych.
Badanie scyntygraficzne polega na podaniu pacjentowi farmaceutyku znakowanego izotopem promieniotwórczym. Radiofarmaceutyk zgodnie ze swoimi właściwościami farmakodynamicznymi gromadzi się selektywnie w tkankach pacjenta i na tej podstawie oceniana jest czynność poszczególnych narządów. O tym w jaki sposób w organizmie będzie się zachowywał radiofarmaceutyk (czyli najprościej, który narząd możemy diagnozować), decyduje rodzaj przyłączonego do izotopu związku chemicznego. Do detekcji promieniowania emitowanego przez ciało pacjenta wykorzystywana jest gamma kamera.
Aparatura
Zakład Medycyny Nuklearnej 5 Wojskowego Szpitala Klinicznego SP ZOZ z Polikliniką w Krakowie jest wyposażony w 4 nowoczesne gamma kamery w tym: dwie SPECT/CT, półprzewodnikową gamma kamerę SPECT dedykowaną do badań kardiologicznych i gamma kamerę dedykowaną do diagnostyki tarczycy.

Dwugłowicowa gamma kamera SPECT/CT firmy Mediso

Dwugłowicowa gamma kamerę SPECT/CT firm Philips

Najnowocześniejsza, półprzewodnikowa gamma kamera D-SPECT firmy SPECTRUM dedykowana do badań kardiologicznych (możliwość wykonywania badań na siedząco lub w pozycji leżącej).

Gamma kamera planarna SdCam firmy Spektrometr medyczny Atomlab 950
Intermedical z małym polem widzenia firmy Biodex do pomiaru wychwytu tarczycy
dedykowana do scyntygrafii tarczycy. przed planowaną terapią jodem 131.
Zespół
Kierownik Zakładu
lek. Mariusz Bębenek
specjalista medycyny nuklearnej
specjalista chorób wewnętrznych
Lekarze
lek. Leszek Sadowski
specjalista medycyny nuklearnej
lek. Krystyna Zawiła
specjalista medycyny nuklearnej
specjalista radioterapeuta - onkolog
lek. Katarzyna Bocheńska
specjalista onkologii klinicznej
w trakcie specjalizacji z medycyny nuklearnej
Pielęgniarki
st. piel. Kinga Jagieło
Elektroradiolodzy
mgr Paula Gołosz
lic. Wiktoria Turek
tech. Krzysztof Kocjan
Fizycy
dr inż. Jolanta Pawlus
specjalista fizyki medycznej
mgr inż. Emilia Bania
w trakcie specjalizacji z radiofarmacji
kurs fizyka medycznego w zakresie fizyki medycznej
dr inż. Konrad Skórkiewicz
Inspektor ochrony radiologicznej IOR3
w trakcie specjalizacji z fizyki medycznej
Sekretarki medyczne
Julia Stach
Ewelina Kłapcia
Beata Krzemień
Informacje dla Pacjenta
Zakład Medycyny Nuklearnej 5 WSZK z Polikliniką SPZOZ posiada kontrakt z Narodowym Funduszem Zdrowia, a badania wykonywane są bezpłatnie na podstawie skierowania z poradni specjalistycznej posiadającej umowę z NFZ.
Prosimy aby na badanie zabrać:
- skierowanie na badanie (jeśli nie było dostarczone wcześniej),
- dowód osobisty,
- wyniki badań obrazowych i karty informacyjne.
Uwaga:
Ważne aby pacjentowi nie towarzyszyły dzieci i kobiety w ciąży.
Przeciwwskazaniem do badania jest ciąża.
DO NAJCZĘŚCIEJ WYKONYWANYCH W NASZYM OŚRODKU BADAŃ/TERAPII NALEŻĄ:
SCYNTYGRAFIA PERFUZYJNA SERCA, OBCIĄŻENIOWA
(WYSIŁKOWA, FARMAKOLOGICZNA) I SPOCZYNKOWA
Scyntygrafia serca to nieinwazyjne badanie obrazowe, przeprowadzane z użyciem radiofarmaceutyku (MIBI znakowanego izotopem technetu) pozwalające na ocenę żywotności i ukrwienia mięśnia sercowego. Badanie składa się z części obciążeniowej i spoczynkowej.
Dzięki posiadaniu najnowocześniejszej gamma kamery aktywności podawanych radiofarmaceutyków są małe i obniżyły się w naszym Zakładzie około 3-krotnie, co istotnie zmniejszyło dawkę otrzymywaną przez pacjenta podczas scyntygrafii serca.
PRZYGOTOWANIE DO BADANIA:
• przez 48 godzin przed badaniem nie należy spożywać napojów ani pokarmów zawierających kofeinę oraz wykonywać intensywnych wysiłków fizycznych,
• w dniu badania pacjent pozostaje na czczo,
• należy zabrać na badanie:
• śniadanie – zaleca się tłusty posiłek (my proponujemy dwie opcje, jedna do wyboru):
– 0,5L mleka 3,2%, 2 duże serki topione i 2-4 kostek czekolady lub
– 0,5L barszczu ugotowanego na boczku, boczek i 2-4 kostek czekolady
• dowód osobisty,
• skierowanie na badanie,
• wyniki badań: próbę wysiłkową, holter, echo serca, karty informacyjne z pobytów
szpitalnych, poprzednich scyntygrafii (jeśli pacjent posiada),
• Pacjentom nie powinny towarzyszyć dzieci i kobiety w ciąży.
PRZEBIEG BADANIA:
• Badanie jest wykonywane jest w pozycji leżącej na plecach.
• W takcie badania wysiłkowego obrazowanie poprzedza próba obciążeniowa (farmakologiczna lub na bieżni) w czasie której na szczycie wysiłku podaje się choremu dożylnie radiofarmaceutyk. Czas obrazowania ok. 10 min. Całość procedury to ok 90min.
• Badanie spoczynkowe poprzedza dożylne podanie radiofarmaceutyku. Czas obrazowania ok. 10 min. Całość procedury to ok 90-120min.
ZALECENIA PO BADANIU:
• Unikać kontaktu z małymi dziećmi i kobietami w ciąży w ciągu 24 godz. po badaniu,
• Pic większe ilości płynów celem wypłukania znacznika z organizmu i często oddawać mocz.
PRZECIWWSKAZANIA:
Badania nie wykonuje się u kobiet w ciąży.


Przykładowy obraz perfuzji mięśnia sercowego.
SCYNTYGRAFIA UKŁADU KOSTNEGO
Wskazaniem do wykonania scyntygrafii kości jest ocena stanu czynnościowego kości i stawów. Badanie wykonuje się po dożylnym podaniu radiofarmaceutyku (fosfonianów znakowanych izotopem 99mTc). Badanie wykorzystywane w diagnostyce m.in.: przerzutów do kości, nowotworów kości, różnicowania obluzowania i stanu zapalnego protez stawów, stanów zapalnych kości i stawów, zmian pourazowych.
PRZYGOTOWANIE DO BADANIA:
- Scyntygrafia kości nie wymaga specjalnego przygotowania dlatego nie trzeba być na czczo i nie należy odstawiać żadnych leków;
- Na badanie zabrać dowód osobisty, skierowanie na scyntygrafię (jeżeli nie zostało wcześniej dostarczone) oraz wyniki badań obrazowych (jeśli były wykonywane);
- Zabrać również 1.5 l niegazowanego płynu (woda, herbata lub sok),
- Należy zacząć pić ok. 10 min po podaniu radioznacznika (powoli przez ok. 1.5 godziny) i często oddawać mocz. Można w tym czasie spożywać posiłki.
- W przypadku problemów z nietrzymaniem moczu należy zaopatrzyć się w odpowiednią ilość podpasek lub pampersów. Bezpośrednio przed obrazowaniem należy założyć czystą podpaskę lub pampers (personel zakładu poinformuje).
- Osoby samodzielne i nie wymagające opieki osób postronnych proszone są aby zgłosiły się na badanie bez towarzystwa innych osób a zwłaszcza dzieci i kobiet w ciąży aby nie narażać ich na promieniowanie jonizujące.
- Pacjentom nie powinny towarzyszyć dzieci i kobiety w ciąży.
PRZEBIEG BADANIA:
Obrazowanie wykonywane jest w pozycji leżącej na plecach po ok. 2-5 godzinach od dożylnego podania radioznacznika (najczęściej po. ok. 3godz.) i trwa ok. 20 – 40 min (w zależności od rozpoznania).
ZALECENIA PO BADANIU:
- unikać kontaktu z małymi dziećmi i kobietami w ciąży w ciągu 24 godz. po badaniu,
- zwiększyć podaż płynów i często oddawać mocz celem przyspieszenia eliminacji znacznika
z organizmu.
PRZECIWWSKAZANIA do wykonania scyntygrafii kości:
Badania nie wykonuje się u kobiet w ciąży.
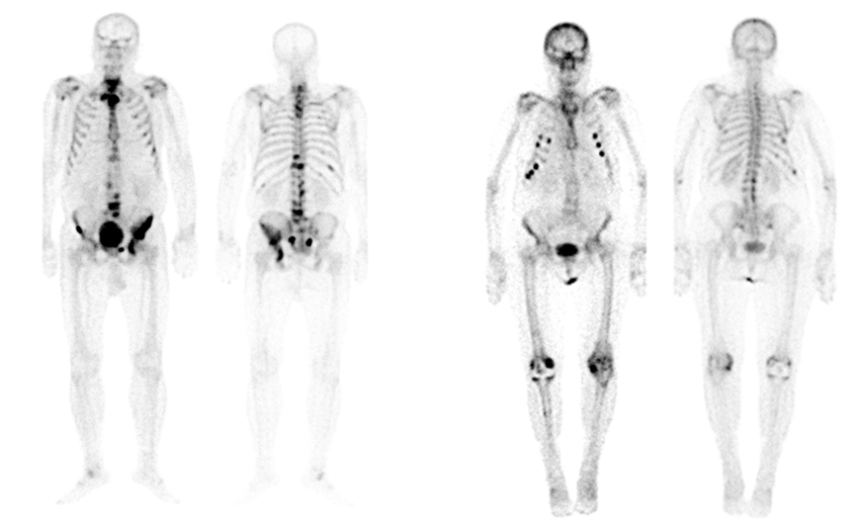
Przykładowe scyntygramy układu kostnego
SCYNTYGRAFIA DYNAMICZNA NEREK
Scyntygrafia dynamiczna nerek jest to badanie obrazowe pozwalające na ocenę czynności nerek oraz ich wielkość, kształt i położenie.
PRZYGOTOWANIE DO BADANIA:
• Przed badaniem nie trzeba być na czczo i nie trzeba odstawiać przyjmowanych leków.
• W dniu zgłoszenia się na badanie prosimy o zabranie ze sobą dokumentacji medycznej (badań obrazowych oraz wcześniej wykonanych scyntygrafii).
• 20-30 min przed badanie wypić ok. 0.5 l niegazowanego płynu.
• Pacjentom nie powinny towarzyszyć dzieci i kobiety w ciąży.
• W przypadku małych dzieci lub problemów z nietrzymaniem moczu prosimy o zabranie dodatkowych pampersów
PRZEBIEG BADANIA:
• Badanie jest wykonywane w pozycji leżącej na plecach.
• Obrazowanie dynamiczne nerek z użyciem gamma kamery rozpoczyna się równocześnie z podaniem dożylnym radiofarmaceutyku.
• Akwizycja trwa 30 min.
• W przypadku małych dzieci o asystę w trakcie badania proszeni są rodzice. Ważne aby dziecku nie towarzyszyła kobieta w ciąży.
ZALECENIA PO BADANIU:
• należy pić większe ilości płynów celem wypłukania znacznika z organizmu,
• unikać kontaktu z małymi dziećmi i kobietami w ciąży,
• w przypadku dzieci, pierwszy pampers z radioaktywnym moczem rodzice powinni pozostawić w toalecie naszej placówki.
PRZECIWWSKAZANIA do wykonania scyntygrafii:
Badania nie wykonuje się u kobiet w ciąży.


Przykład scyntygrafii dynamicznej nerek
SCYNTYGRAFIA OGNISK ZAPALNYCH
Badanie scyntygraficzne znakowanymi leukocytami wykonuje się podając dożylnie radiofarmaceutyk (przeciwciała znakowane izotopem technetu) w celu lokalizacji ognisk zapalenia/zakażenia. Badanie zazwyczaj jest dwudniowe. W zależności od wskazań wykonuje się obrazowania bezpośrednio po podaniu radiofarmaceutyku, po 1-2, 6-7 i 24 godzinach od aplikacji.
PRZYGOTOWANIE DO BADANIA:
• na czczo
• w dniu zgłoszenia się na badanie prosimy o zabranie ze sobą: oryginał skierowania (jeśli nie zostało wcześniej dostarczone), dowód osobisty i dokumentację medyczną. Można zabrać dowolny posiłek (pacjent otrzyma informację od kiedy może jeść).
• pacjentom nie powinny towarzyszyć dzieci i kobiety w ciąży.
PRZEBIEG BADANIA:
• Obrazowanie wykonywane jest w pozycji leżącej na plecach.
• Obrazy rejestrowane są zazwyczaj bezpośrednio po dożylnym podaniu radiofarmaceutyku oraz po 1-2, 6-7 i 24 godzinach od aplikacji.
ZALECENIA PO BADANIU:
• pić większe ilości płynów i często korzystać z toalety.
• unikać kontaktu z małymi dziećmi i kobietami w ciąży,
PRZECIWWSKAZANIA:
Badania nie wykonuje się u kobiet w ciąży
SCYNTYGRAFIA PERFUZYJNA PŁUC
Badanie scyntygraficzne płuc polega na ocenie ukrwienia miąższu płuc. Pomaga w diagnostyce między innymi takich schorzeń jak zatorowość płucna, nadciśnienie płucne.
PRZECIWWSKAZANIA:
Badania nie wykonuje się u kobiet w ciąży.
PRZYGOTOWANIE DO BADANIA:
• Scyntygrafia perfuzyjna płuc nie wymaga specjalnego przygotowania.
• w dniu zgłoszenia się na badanie prosimy o zabranie ze sobą: oryginał skierowania (jeśli nie zostało wcześniej dostarczone), dowód osobisty i dokumentację medyczną.
PRZEBIEG BADANIA:
• Radiofarmaceutyk podawany jest dożylnie.
• Badanie wykonywane jest w pozycji leżącej na plecach.
• Obrazy rejestrowane są bezpośrednio po podaniu radiofarmaceutyku przez ok. 40 minut
ZALECENIA PO BADANIU:
• unikać kontaktu z małymi dziećmi i kobietami w ciąży,
• pić większe ilości płynów i często korzystać z toalety.
PRZECIWWSKAZANIA:
Badania nie wykonuje się u kobiet w ciąży.
SCYNTYGRAFIA WENTYLACYJNA PŁUC
Scyntygrafia wentylacyjna płuc polega na ocenie regionalnej wentylacji miąższu płuc i jest częścią badania perfuzyjnego płuc.
PRZYGOTOWANIE DO BADANIA:
• Scyntygrafia wentylacyjna płuc nie wymaga specjalnego przygotowania.
• W dniu zgłoszenia się na badanie prosimy o zabranie ze sobą dokumentacji medycznej (wyniki wcześniej wykonanych badań obrazowych, ostatnie karty informacyjne ze szpitala itp.)
PRZEBIEG BADANIA:
• Badanie jest poprzedzone 10 min wentylacją pacjenta z użyciem dedykowanego inhalatora.
• Obrazowanie wykonywane jest w pozycji leżącej na plecach bezpośrednio po wentylacji i trwa ok. 40 min.
ZALECENIA PO BADANIU:
Unikać kontaktu z małymi dziećmi i kobietami w ciąży.
PRZECIWWSKAZANIA:
Badania nie wykonuje się u kobiet w ciąży.
Przykładowe obrazy scyntygrafii perfuzyjnej i wentylacyjnej płuc:


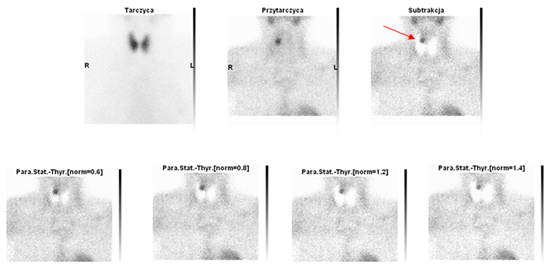
SCYNTYGRAFIA PRZYTARCZYC
Scyntygrafia przytarczyc jest badaniem obrazowym wykonywanym przy podejrzeniu gruczolaka przytarczyc. Technika badania jest dwuetapowa i wymaga wykonania scyntygrafii tarczycy i scyntygrafii przytarczyc.
PRZECIWWSKAZANIA:
Badania nie wykonuje się u kobiet w ciąży.
PRZYGOTOWANIE DO BADANIA:
- Po konsultacji z lekarzem kierującym na badanie należy odstawić niektóre leki blokujące wychwyt tarczycy,
- w przypadku suplementacji witaminy D3 należy odstawić preparat na około 4 tygodnie przed badaniem,
- w dniu badania nie trzeba być na czczo,
- prosimy o zabranie ze sobą dokumentacji medycznej.
PRZEBIEG BADANIA:
- Badanie jest dwudniowe i wykonywane w pozycji leżącej po dożylnym podaniu radiofarmaceutyku.
- Obrazowanie tarczycy rozpoczyna się 15-20 min po aplikacji radiofarmaceutyku. Akwizycja trwa 30-40 min
- Obrazowanie przytarczyc wykonywane jest po 30 min i 2-ch godzinach od aplikacji radiofarmaceutyku Każda z akwizycji trwa 30-40 min.
ZALECENIA PO BADANIU:
- unikać kontaktu z małymi dziećmi i kobietami w ciąży,
- pić większe ilości płynów i często korzystać z toalety.
PRZECIWWSKAZANIA:
Badania nie wykonuje się u kobiet w ciąży.
LIMFOSCYNTYGRAFIA
Limfoscyntygrafia jest nieinwazyjną metodą umożliwiającą diagnostykę patologii w zakresie układu limfatycznego. Radiofarmaceutyk jest podawany pod/lub śródskórnie w pierwszą lub drugą przestrzeń międzypalcową.
PRZYGOTOWANIE DO BADANIA:
• Badanie nie wymaga specjalnego przygotowania i odstawienia leków. Można zjeść przed badaniem posiłek.
• w dniu zgłoszenia się na badanie prosimy o zabranie ze sobą: oryginał skierowania (jeśli nie zostało wcześniej dostarczone), dowód osobisty i dokumentację medyczną.
PRZEBIEG BADANIA
Pacjentowi podawany jest radiofarmaceutyk pod/lub śródskórnie w pierwszą lub drugą przestrzeń międzypalcową. W zależności od rozpoznania obrazowanie wykonywane jest bezpośrednio po badaniu i po około 30 min do 90 min po iniekcji.
ZALECENIA PO BADANIU:
• unikać kontaktu z małymi dziećmi i kobietami w ciąży,
• pić większe ilości płynów i często korzystać z toalety
PRZECIWWSKAZANIA:
Badania nie wykonuje się u kobiet w ciąży.
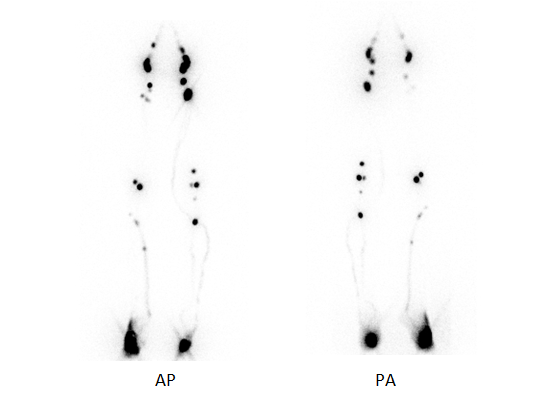
SCYNTYGRAFIA WĘZŁA WARTOWNICZEGO
Węzeł wartowniczy – to pierwszy węzeł chłonny na drodze spływu chłonki z ogniska nowotworowego. Wykonanie scyntygrafii pozwala na jego lokalizację przed zabiegiem operacyjnym.
PRZYGOTOWANIE DO BADANIA:
- Badanie nie wymaga specjalnego przygotowania. Dla pacjentów hospitalizowanych obowiązują wymogi przygotowania zalecone na oddziale.
- w dniu zgłoszenia się na badanie prosimy o zabranie ze sobą: oryginał skierowania (jeśli nie zostało wcześniej dostarczone), dowód osobisty i dokumentację medyczną.
PRZEBIEG BADANIA
- Pacjentowi podawany jest znacznik izotopowy w formie podskórnej iniekcji.
- W zależności od rozpoznania badanie wykonywane jest bezpośrednio po badaniu lub po około 30 min do 2 godzin po iniekcji lub tylko jako późne obrazowanie.
ZALECENIA PO BADANIU:
Unikać kontaktu z małymi dziećmi i kobietami w ciąży.
PRZECIWWSKAZANIA:
Badania nie wykonuje się u kobiet w ciąży.
SCYNTYGRAFIA TARCZYCY Z OCENA JODOCHWYTNOŚCI PRZED PLANOWANĄ TERAPIĄ JODEM 131
Badanie scyntygraficzne tarczycy 131I polega na obrazowaniu tarczycy po podaniu pacjentom izotopu wykorzystując emitowane przez nie promieniowanie gamma. Badanie scyntygraficzne tarczycy dostarcza informacji o czynności gruczołu tarczowego. Określenie stopnia jodochwytności tarczycy pozwala na wyliczenie optymalnej aktywności terapeutyczne jodu 131.
Scyntygrafia tarczycy radiojodem jest badaniem dwudniowym – w pierwszym dniu pacjent otrzymuje doustnie diagnostyczną kapsułkę 131I. Drugiego dnia pacjent ma wykonywane obrazowanie tarczycy oraz pomiar wychwytu jodu w tarczycy.
PRZYGOTOWANIE DO BADANIA:
Wskazane jest odstawienie niektórych leków blokujących wychwyt jodu (informacja o lekach podawana podczas rejestracji pacjenta).
W DNIU BADANIA:
Dzień I – na czczo, bez leków na tarczycę
Dzień II – po posiłku, bez leków na tarczycę
NALEŻY ZABRAĆ:
- dowód osobisty
- 0,3 litra niegazowanego płynu do popicia kapsułki w zakładzie (np. niegazowana woda mineralna)
- kserokopię wyników badań (jeśli były wykonywane): USG tarczycy, biopsja tarczycy, fT3 ,fT4, TSH, karty informacyjne z pobytów szpitalnych, poprzednie badania izotopowe.
ZALECENIA PO BADANIU:
Do 7 dni po podaniu kapsułki ograniczyć bliski kontakt z małymi dziećmi i kobietami w ciąży,
PRZECIWWSKAZANIA:
Badania nie wykonuje się u kobiet w ciąży i kobiet karmiących piersią.
LECZENIE NIENOWOTWOROWYCH SCHORZEŃ TARCZYCY 131I
NA CZYM POLEGA LECZENIE JODEM-131?
Leczenie jodem-131 (131I) jest stosowane u chorych z nadczynnością tarczycy oraz z powiększoną tarczycą. Tarczyca osoby chorej na nadczynność produkuje za dużo hormonów tarczycy a promieniowanie 131I oddziałując na komórki tarczycy powodują hamowanie wydzielania tych hormonów. W efekcie dochodzi do zmniejszenie wielkości tarczycy, stąd w uzasadnionych przypadkach może być stosowane zamiast leczenia operacyjnego.
PRZYGOTOWANIE PACJENTA DO TERAPII 131I:
- Kwalifikacja do terapii 131I przeprowadzana jest na podstawie skierowania wystawionego przez lekarza specjalistę.
- W celu zakwalifikowania pacjenta do leczenia radiojodem konieczne jest wykonanie badań wstępnych (oznaczenie poziomu hormonów tarczycy, wykonanie: USG tarczycy, BAC i rtg tarczycy (jeśli jest konieczność), jodochwytności, scyntygrafii tarczycy oraz przeprowadzenie wywiadu lekarskiego). Ma to na celu określenie czy istnieją przeciwskazania do leczenia z użyciem 131I oraz wyznaczenie aktywności leczniczej kapsułki. Prosimy o dostarczenie do Zakładu Medycyny Nuklearnej kserokopii ewentualnych kart informacyjnych i innych badań ze szczególnym uwzględnieniem badań dotyczących tarczycy.
- Leczenie radiojodem nie może być stosowane w okresie ciąży ani u kobiet karmiących piersią.
PODANIE TERAPEUTYCZNEJ DAWKI 131I:
- W dniu terapii należy pozostać bez posiłku minimum 4 godziny.
- W dniu terapii każda pacjentka musi być pewna, że nie jest w ciąży!! W razie konieczności należy wykonywać test ciążowy.
- Jod jest podawany doustnie w postaci kapsułki.
- Leczenie 131I do 800 MBq przeprowadzane jest w trybie ambulatoryjnym. Po połknięciu kapsułki zawierającej 131I pacjent może wrócić do domu. W przypadku wystąpienia jakichkolwiek niepokojących objawów należy zgłosić to natychmiast personelowi Zakładu. Gdyby doszło do zwrócenia kapsułki również istnieje konieczność poinformowania o tym fakcie personelu Zakładu Medycyny Nuklearnej. Numery telefonów na karcie informacyjnej oraz na ulotce postępowania po terapii.
POSTĘPOWANIE PO PODANIU TERAPEUTYCZNEJ DAWKI 131I:
Po terapii:
- Po otrzymaniu leczniczej dawki jodu-131 i opuszczeniu Zakładu Medycyny Nuklearnej należy udać się bezpośrednio do domu. Wskazany jest powrót samochodem aby ograniczyć do minimum liczbę osób, które będą miały kontakt z leczonym. Przy korzystaniu ze środków komunikacji zbiorowej należy zajmować miejsca w miarę możliwości w pewnym oddaleniu od reszty pasażerów, oddalone od dzieci, młodzieży oraz kobiet w ciąży.
- Przez dwie godziny po terapii nie należy przyjmować pokarmów.
- Przez pierwsze 8 godzin: pić jedną szklankę wody co godzinę i często korzystać z toalety aby opróżniać pęcherz i utrzymywać dystans minimum 1 m od wszystkich osób.
- Przez pierwsze 2-4 dni: zaleca się zwiększenie ilości przyjmowanych płynów (ok. 2 litry), ssanie cukierków lub żucie gumy dla zmniejszenia gromadzenia się jodu w śliniankach.
- Przez pierwszy tydzień:
- Z powodu wydzielania się jodu również ze śliną i potem, zaleca się korzystanie z osobnych sztućców, naczyń, ręczników i pościeli oraz powstrzymywania się od pocałunków.
- Należy myć się codziennie oraz często myć ręce.
- Każdorazowo spłukać umywalkę, wannę, prysznic po ich użyciu.
- Zaleca się oddawanie moczu w pozycji siedzącej (dotyczy również mężczyzn!), aby uniknąć rozpryskiwania moczu wokół toalety. Następnie użyć papieru toaletowego do wytarcia moczu, spłukiwać toaletę minimum dwukrotnie, dokładnie umyć ręce i spłukać umywalkę przed wyjściem z toalety.
- Zmieniać codziennie bieliznę osobistą.
- Ręczniki, pościel, bieliznę i wszelkie ubrania, które w tym okresie były używane przez leczonego prać oddzielnie w dużej ilości wody.
- Wszelkie zabrudzenia moczem usuwać oddzielną ściereczką, którą należy dokładnie wypłukać pod bieżącą wodą.
- W przypadku nietrzymania moczu należy stosować pampersy oraz zabezpieczyć materac na czas spoczynku nocnego nienasiąkliwym materiałem
- Przez pierwsze dwa tygodnie:
- Nie powinno się korzystać ze środków komunikacji publicznej w przypadku długich podróży. Jeśli dłuższe podróże są nieuniknione, pacjent powinien zająć miejsce jak najdalej od innych pasażerów. Jeśli korzysta się z taksówki powinien zająć miejsce z tyłu i po przeciwnej stronie od kierowcy.
- Należy unikać czynności i miejsc podczas których jest się blisko innych osób, na przykład kin, kościołów, centrów handlowych, imprez sportowych i transportu publicznego.
- Unikać bliskich kontaktów z innymi osobami zwłaszcza z kobietami w ciąży oraz z małymi dziećmi (niedozwolone jest przytulanie, spanie w jednym łóżku), ze względu na pozostający w gruczole tarczowym 131
- Nie zamieszkiwać z małymi dziećmi i kobietami w ciąży.
- Nie należy opiekować się dziećmi i niemowlętami.
- Chory powinien pamiętać, iż zachowanie odstępu od innych osób dotyczy także mieszkańców innego mieszkania (sąsiadów przez ścianę, zwłaszcza dzieci), jeżeli zamieszkuje w bloku mieszkalnym.
- Należy pamiętać o tym, że działanie promieniowania jonizującego maleje „do kwadratu” z odległością; np. odległość 2 razy większa a dawka 4 razy mniejsza, odległość 4 razy większa a dawka 16 razy mniejsza.
- Można chodzić na spacery, wykonywać codzienne czynności domowe, również przygotowywać posiłki pamiętając jednak o przestrzeganiu zasad higieny osobistej.
- Jeśli w miejscu pracy pacjent musi przebywać dłuższy czas z tymi samymi osobami w bezpośredniej bliskości, wskazane jest zwolnienie lekarskie na okres 2 tygodni.
- Przez 3-4 tygodnie:
- Spać w osobnym łóżku.
- Ryzyko związane z narażeniem na promieniowanie jonizujące jest większe dla dzieci szczególnie poniżej 10 roku życia, stąd bezwzględnie należy unikać niepotrzebnych kontaktów z dziećmi przez dodatkowy tydzień w stosunku do okresu zalecanego dla dorosłych.
- Dwa do trzech miesięcy po terapii:
Należy unikać sytuacji w których ciało dziecka kontaktuje się przez długi okres czasu z szyją osoby leczonej radiojodem ponieważ ryzyko związane z narażeniem na promieniowanie jonizujące jest większe dla dzieci szczególnie poniżej 10 roku życia.
Przykładem sytuacji, której należy unikać nawet przez okres dwóch do trzech miesięcy jest sadzanie dziecka na kolanach leczonego celem czytania książek albo spanie w jednym łóżku z małym dzieckiem.
- Przez 6 miesięcy po terapii:
Kobiety nie powinny zachodzić w ciążę a mężczyźni nie powinni starać się o dziecko.
RADIOSYNOWEKTOMIA STAWÓW KOLANOWYCH 90Y
Synowiorteza izotopowa stawu kolanowego jest to nieoperacyjna metoda leczenia przerostu błony maziowej stawu, polegająca na dostawowym podaniu koloidalnego roztworu cytrynianu Itru-90 (90Y). Zadaniem izotopu jest zniszczenie patologicznie rozrośniętej błony maziowej w stawie, a tym samym zapobieganie dalszej deformacji stawu i całkowite, bądź częściowe zniesienie objawów w zależności od stopnia zaawansowania choroby. Zaletą stosowanego radionuklidu jest krótki zasięg promieniowania w tkankach, około 3,6 mm, a okres półrozpadu wynosi 2,7 dnia.
Radiosynowiorteza jest zabiegiem mało inwazyjnym, w przeciwieństwie do zabiegów operacyjnych, nie wymaga rehabilitacji po zabiegu, wykonywana jest ambulatoryjnie dlatego pacjent po zabiegu wraca do domu i normalnych czynności życiowych. Efekty leczenia radioizotopem u większości chorych widoczne są już po kilku tygodniach: zmniejsza się obrzęk, ucieplenie oraz zwiększa się ruchomość stawu.
CEL TERAPII
Terapia itrem-90 ma na celu zniszczenie patologicznie przerośniętej błony maziowej w stawie kolanowym.
Wskazaniem do wykonania zabiegu radiosynowiortezy izotopowej jest m.in.:
- reumatoidalne zapalenie stawów,
- łuszczycowe zapalenie stawów,
- choroba zwyrodnieniowa stawów kolanowych,
- wysiękowe zapalenie stawu kolanowego
- zapalenie stawu o innej etiologii
- hemolityczne zapalenie stawów
PRZECIWWSKAZANIA DO ZABIEGU:
- ciąża i okres karmienia piersią,
- pęknięta torbiel Bakera, wielokomorowa torbiel Bakera z mechanizmem zastawkowym,
- lokalne zmiany zapalne skóry,
- rozległe artropatie z niestabilnością i destrukcją tkanki kostnej.
MOŻLIWE POWIKŁANIA
- ryzyko związane z zabiegiem nakłucia stawu kolanowego (lokalne krwawienie, infekcja);
- teoretyczne ryzyko związane z ekspozycją na promieniowanie beta – lokalna martwica tkanek w miejscu wstrzyknięcia w przypadku wydostania się izotopu poza jamę stawową (bardzo rzadko);
- odczynowe krótkotrwałe zapalenie węzłów chłonnych pachwinowych;
- teoretyczne odlegle ryzyko napromienienia.
POSTĘPOWANIE DLA PACJENTA PO TERAPII:
Ze względu na krótkie okresy efektywne stosowanego izotopu oraz niewielki zasięg zagrożenie promieniowaniem otoczenia jest nieduże.
- Po zabiegu istnieje konieczność unieruchomienia leczonego stawu z użyciem stabilizatora na min. 48 godzin.
- Zabieg jest wykonywany w trybie ambulatoryjnym i po zabiegu pacjent musi zapewnić sobie powrót do mu we własnym zakresie.
- W środkach komunikacji publicznej należy szczególnie zwracać uwagę na ograniczenie bardzo bliskiego kontaktu z dziećmi i kobietami w ciąży poprzez zwiększenie odległości, zajmując miejsce jak najdalej od pozostałych pasażerów. Jeśli korzysta się z taksówki należy zając miejsce z tyłu i po przekątnej od kierowcy.
- Itr-90 emituje promieniowanie beta o niewielkim zasięgu, jednak ze względu, że przez 2‑3 dni część radiofarmaceutyku wydala się z organizmu konieczne jest w tym okresie szczególnie rygorystyczne przestrzeganie higieny osobistej oraz ograniczenie kontaktu z dziećmi i kobietami w ciąży.
- Nie zaleca się podróżowania po terapii, jednak pacjenci, którzy w niedługim okresie po badaniu będą przekraczać granicę Państwa, powinni posiadać zaświadczenie o wykonanym leczeniu. Dokument taki wydawany jest na wniosek pacjenta przez ośrodek wykonujący badanie lub leczenie, po wcześniejszym zgłoszeniu takiej potrzeby pracownikowi rejestracji.
- U pacjentek zaleca się aby nie planować ciąży przez okres co najmniej 4 miesięcy po zabiegu radiosynowiortezy.
Skierowanie do Zakladu Medycyny Nuklearnej
Zgody
- F-ZMN-1- Anieta, inf. i zgoda na Radiosynowektomia v.1..pdf
- F-ZMN-2 Ankieta i zgoda LIMFOSCYNTYGRAFIĘ Z UŻYCIEM 99mTc-NanoScan.pdf
- F-ZMN-3 SCYNTYGRAFICZNĄ LOKALIZACJĘ WĘZŁA WARTOWNICZEGO.pdf
- F-ZMN-4 - Ankieta i zgoda NA SCYNTYGRAFIĘ DYNAMICZNĄ NEREK Z ZASTOSOWANIEM 99mTc-DTPA.pdf
- F-ZMN-5 Ankieta i zgoda dla pacjenta na scyntygrafię perfuzyjną mięśnia sercowego.odt.pdf
- F-ZMN-6 Ankieta i zgoda dla pacjenta na SCYNTYGRAFICZNE PERFUZJI PŁUC Z UŻYCIEM 99mTc-Pulmocis.odt.pdf
- F-ZMN-7 Ankieta i zgoda dla pacjenta na scyntygrafię układu kostnego.pdf
- F-ZMN-8 Ankieta i zgoda dla pacjenta na scyntygrafię wentylacyjną płuc.pdf
- F-ZMN-9 Zgoda na towarzyszenie i podtrzymywanie pacjenta podczas badania scyntygraficznego.pdf